Graphique 1
PLACE DES CARTES DE TELLER DANS L’EXAMEN VISUEL DES NOURRISSONS
Yvette LOBSTEIN, Claude SPEEG-KUNNERT, S. GOTTENKIENE
& Monique TONDRE
(Strasbourg)
Pray for us now and at the hour of our birth (ES. Eliot)
Le 22 mai 1989, François VITAL-DURAND est venu au service d’orthoptique faire la démonstration des cartes de Teller dont nous disposions depuis peu. Son savoir-faire basé sur une expérience de plus de 500 examens pratiqués avec différents médecins lyonnais (en particulier Madame BONGRAND) nous a été profitable pour meure au point notre installation et éviter les tâtonnements et les erreurs de début (BONGRAND et al., BONGRAND et VITAL-DURAND, DUPONT et al., VITAL-DURAND et COTTARD).
Nous avons depuis inclus ce test dans notre routine d’examen des nourrissons dont les techniques usuelles sont connues de tous.
Nous n’en reprendrons ici, très brièvement, que quelques unes :
Cet examen est d’une grande importance dans les cas de strabismes à fixation croisée où la fixation n’est fovéale qu’en adduction (POULIOUEN, NORDMANN et HENRY-LOBSTEIN). On peut constater au cours d’examens successifs qu’elle devient fovéale en position primaire puis en abduction (pour un œil ou pour les deux)
Ces faits vont bien évidemment de pair avec l’évolution des capacités d’abduction en fonction des stades évolutifs (I à IV, et a ou b) selon la classification établie pour les strabismes congénitaux (LOBSTEIN-HENRY et ROTH, 1987).
La constatation du développement symétrique de l’abduction est l’indice d’une évolution vers l’alternance. Au contraire, tant que subsiste une asymétrie entre l’abduction des 2 yeux une amblyopie est toujours à craindre.
Nous recherchons si le nystagmus optocinétique (NOC) existe et s’il se fait aussi bien, en vision monoculaire, pour une rotation naso-temporale que temporo-nasale du tambour. Ce test nous paraît d’un intérêt relatif chez les nourrissons. Sa symétrisation est loin d’être la règle à partir de 6 mois comme l’indique DE BIDERAN et al., mais s’étage entre 4 mois et 2 ans comme l’ont aussi constaté BOURRON-MADIGNIER (communication personnelle) et VETTARD et al.
Fait important, nous avons observé sa totale absence au stade I des strabismes précoces, lorsque les 2 yeux sont en adduction.
On peut utiliser des investigations plus complexes, en cas de pathologies organiques ou de malvoyance (examens sous kétalar - E.R.G. - P.E.V. ...).
Nous avions donc déjà les moyens de juger un état normal ou de dépister les anomalies organiques, les amblyopies fonctionnelles, les strabismes même minimes, et d’en contrôler l’évolution naturelle ou sous traitement.
Nous y avons ajouté l’examen aux cartes de Teller.
En quoi consiste-t-il et que nous apporte-t-il ?
Issue des travaux de ATKINSON et de BRADDICK sur le regard préférentiel (ATKINSON et BRADDICK 1983, ATKINSON 1984, BRADDICK et ATKINSON 1983) cette méthode primitivement complexe, nécessitant un écran vidéo d’observation et un double projecteur de stimulus, a été développée en France par VITAL-DURAND.
Les cartes de Teller en sont la technique simplifiée (TELLER et ail).
En voici les principes résumés :
Une bande noire et une bande blanche consécutives constituent 1 cycle. Chaque carte est caractérisée par la fréquence de son réseau, c’est-à-dire par le nombre de cycles/cm. Les réseaux sont de plus en plus fins de la planche 15 à la planche 1. La progression se fait par demi-octave, l’octave étant le double de la fréquence spatiale, soit le double du nombre de cycle/cm.
La luminance du réseau est égale à celle du fond un lux mètre permet le contrôle de l’éclairage constant requis.
Pour une présentation de la carte à la distance de 57 cm du sujet (la plus utilisée), il y a égalité entre les cycles/cm et les cycles/0, à partir desquels on détermine le pouvoir séparateur de l’œil testé.
Les cartes vont de 0,32 à 38 cycles/cm (ou cycles/0) soit de 20/1600 à 20/15 d’acuité visuelle.
À 26 cycles/cm (ou /°) correspond une acuité angulaire d'l’ environ, chiffrée en 20/20.
Les auteurs (Mac DONALD et al. et DOBSON et TELLER) ont établi les conversions pour 3 distances de présentation (38, 57 et 84 cm) en cycles/° et en acuité visuelle ainsi que les normes supérieure et inférieure de l’acuité en fonction de l’âge : d’environ 20/200ème à 4 mois, elle atteint 20/20ème entre 30 et 36 mois.
L’acuité binoculaire est généralement supérieure d’une octave à la vision monoculaire (BOERGEN et al.). Pour être significative, la différence entre les deux yeux doit être d’au moins une octave.
L’enfant est placé sur les genoux de sa mère à 57 cm d’un grand écran gris présentant, à hauteur de ses yeux, une ouverture de la taille des cartes de Teller ; à 38 cm pour les enfants de moins de 3 mois et à 84 cm pour ceux de plus de 12 mois. L’examinateur placé de l’autre côté de l’écran attire l’attention de l’enfant à travers l’ouverture avant de l’obturer par une carte. Il ne connaît pas l’emplacement du réseau mais observe par le petit orifice médian du carton que le regard de l’enfant se dirige, par exemple à droite. Inversant la position du carton, il observe que le regard de l’enfant se dirige maintenant à gauche. Il vérifie alors que la plage à réseau se trouvait bien chaque fois du côté où l’enfant a regardé. Il passe alors au carton suivant à réseau plus fin et ainsi jusqu’à ce que le regard de l’enfant ne soit plus attiré par un réseau qu’il ne voit pas. La dernière carte "vue" permet la notation de l’acuité et la comparaison aux normes et entre les deux yeux. L’examen en vision binoculaire puis œil par œil ne prend pas plus de 5 à 6 minutes.
L’habitude apprend vite à quel niveau de l’échelle des cartes commencer l’examen pour en abréger la durée et ainsi en augmenter la fiabilité, comme CHANDNA et al. l’ont décrit.
Nous apportons ici nos résultats concernant 198 enfants âgés de 10 jours à 2 ans, examinés entre fin mai et fin décembre 1989 (dont 148 < 1 an), totalisant 261 examens.
Nous avons réparti nos cas en 32 groupes selon qu’ils étaient normaux, suspects (ou à risques), ou pathologiques.
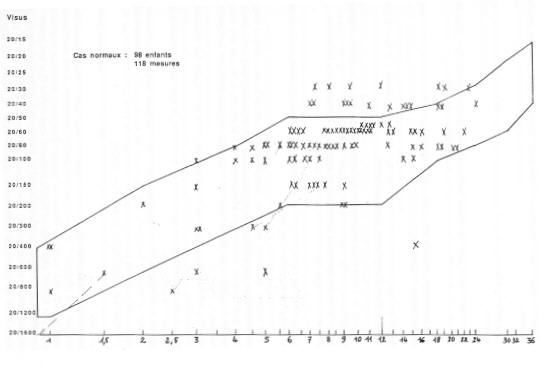
Groupe 1, cas normaux
: 98 enfants (113 examens)
Il s’agissait d’enfants venus à l’initiative de leur médecin ou de leurs
parents et ne présentant généralement d’autre particularité qu’un
épicanthus, ou à notre demande si un membre de la fratrie louche.
22 d’entre eux (23 %) seulement avaient plus d’un an car après cet âge l’intérêt des enfants pour les réseaux diminue, surtout si le score d’une précédente mesure était élevé.
Les examens en vision binoculaire sont réalisés sans difficulté (98 %), ainsi que la plupart des examens monoculaires, dans les mêmes pourcentages que ceux rapportés par ELLIS et al.
Voici ces acuités visuelles présentées selon le graphique de Mac DONALD et al. (Graphique 1).
Pour la clarté de lecture, nous n’y avons figuré que les acuités binoculaires. La différence d’acuité entre les 2 yeux ou entre acuité mono et binoculaire n’a jamais dépassé 1 octave.
7 de nos cas sont au-dessous des normes, sans raison apparente, les 4 d’entre eux qui ont été revus depuis étaient "rentrés dans le rang".

Graphique 1
Groupe II, cas suspects ou à risques : 31 enfants (37 examens)
Figurent dans ce groupe les enfants pour lesquels il était important de connaître
l’acuité visuelle (prématurés graves, comportement anormal) et qui restaient
suspects après les examens habituels.
Groupe III, cas pathologiques : 69 enfants (111 examens)
Les valeurs d’acuité mono et binoculaire sont beaucoup plus dispersées, les examens
ont été plus souvent répétés que dans les 2 autres groupes.
Nous avons suivi avec bonheur la récupération spectaculaire d’un bébé de 5 mois qu’une encéphalite avait rendu pratiquement aveugle.
Selon les cas, l’examen est binoculaire ou monoculaire. Nous n’en ferons pas le détail mais soulignerons plusieurs points
En effet, le strabisme congénital se caractérise, entre autres, par des difficultés d’abduction.
Si le réflexe optomoteur ne peut jouer en abduction, le sujet sera considéré à tort comme amblyope.
Ce qui a pu faire situer le début de l’amblyopie strabique (que nous préférons appeler amblyopie "motrice") plus ou moins tôt selon que l’on considère les capacités motrices ou les capacités visuelles de l’œil (JACOBSON et al., TYCHSEN et LISBERGER, STAGER et BIRCH).
Nous avons essayé de présenter les planches verticalement mais sans grand succès.
Nous tentons actuellement un nouvel essai en faisant précéder la mesure d’un œil par une occlusion de quelques minutes de l’autre œil. Il est des cas où cela ne suffit pas alors que l’essai de lunettes à secteurs provoque instantanément une fixation alternante en regard primaire, voire même une abduction.
La technique du regard préférentiel est ici inadéquate ; et la surveillance du développement symétrique de l’abduction - qui conduit à l’alternance - garde donc toute sa valeur séméiologique pour détecter le risque d’amblyopie (LOBSTEIN-HENRY et ROTH 1989). Le même problème s’est posé pour un cas de syndrome du monophtalme ou strabisme sensoriel du nourrisson, décrit par A. SPIELMANN (1989), où le non redressement de l’œil normal ne permettait pas l’usage des cartes de Teller.
CONCLUSION
Les cartes de Teller mesurent le pouvoir séparateur de l’œil, donc une
acuité angulaire. Le contraste est maximum.
Le réflexe optomoteur est mis en jeu pour la fixation du réseau, ce qui en restreint l’utilisation dans les cas de perturbation de l’abduction et particulièrement pour les cas de strabisme à fixation croisée.
Il y a des indications d’âge environ 3 à 15 mois pour les enfants normaux plus tard pour les enfants à retard psychomoteur, mais aussi nous semble-t-il pour les cas d’aphakie (du fait de l’apprentissage visuel retardé ?).
Cette technique permet de façon simple, rapide et suffisamment précise :
Les cartes de Teller sont donc à intégrer dans le bilan ophtalmologique des nourrissons.
BIBLIOGRAPHIE
Atklnson J. - Human visual development over the first 6 months of life. A review
and a hypothesis. Human neurobiol. 1984,2, 61-74.
Atklnson J. et Braddlck O. - Assessment of visual acuity in infancy and
early childhood. Symposium Early Visual Development. Acta Qphtalmol. (Copenhague)
1983, Suppl. 157,18-28.
Bideran M. (de(, Bourron M., Pinçon F., Dupont J.P., Gay M.
et Rocher H. - Mesures des capacités visuelles de l’enfant avant deux ans
en cabinet. J.Fr. Orthopt. 1989, 21, 223-226.
Boorgon K.P., Kau Tii., Zennor E., Halnzlmaler E. -
Detection of early amblyopia by preferential looking and vep. Acta XVII Concilic
Europaeae Strabologicae Associetatis. Ed. J. Murubo. Madrid 1988, p. 35-44.
Bongrand M., Gay-Meret C., Grochowlcki M., Vital-Durand F. - Utilisation
de la technique du regard préférentiel dans l’appréciation de l’acuité
visuelle du nourrisson. Trans. o! tho V lntern. Orthopt. Congr. , Cannes 1983. Ed.
A.P. Ravault et M. Lenk. Lyon 1984, 39-45.
Bongrand M. et Vital-Durand F. - L’acuité visuelle du nourrisson on
six minutes : les cartes d’acuité de Teller. J. Fr. Orthopt. 1989, 21, 216-222.
Braddlck O. et Atkinson J. - The development of binocular function
in infancy. Symposium Eariy Visual Development. Acta Opthalmol. (Copenhague) 1983,
Suppl. 157,27-35.
Chandna A., Poarson C.M., Doran R.M.L. - Preferential looking in
clinical practice : a year’s oxperience. Eye 1988, L Part. 5, 448-495.
Dobson V. et Toiler D.Y. - Visual acuity in human infants. A review and
comparison of behavioral and electrophysiological studies. Vision Res. 1978, 2~
1469-1483.
Dupant F., Vital-Durand F., Rougier J., Huile A. - Acuité
visuelle du nourrisson et technique du regard préférentiel. (A propos de 400 cas).
Bull. Soc. Ophtalmol. France 1988, 1247-1252.
Ellis G.S., Hartmann E.E., Love A., May J.G., Morgan K.S.
- Teller acuity cards versus clinical judgment in the diagnosis of amblyopia with
strabismus. Ophtalmology 1988, 788-791.
Jacobson S.G., Mohlndra I. et Heid R. - Age of onset of amblyopia
in infants with esotropia. Doc. Ophtalmol. Proc. Series 1981, 22, 210-216. Ed. W.Junk
La Hague
Lang J. - Steropsis : a - natural versus haploscopic, b - random-dot
versus non random-dot. Acta XVII Consilic Europaeae Strabologicae Associetatis. Ed. J.
Murube. Madrid 1988, p. 45-51.
Lang J. - Quelques idées nouvelles sur le nystagmus latent, la divergence
verticale dissociée et la correspondance rétinienne anormale. I Fr. Orthopt. 1989,
21, 7-22.
Lobstein-Henry Y. et Roth A. - From cross-fixation to functional
amblyopia. Trans. 16th Meeting Eur. Strabism. Assoc. Giessen, september 1987. Ed. H.
Kaufmann, 229-234.
Lobstein-Henry Y. et Roth A - Évaluation de la vision au cours du
traitement précoce des strabismes congénitaux. J. Fr. Orthopt. 1989, 21. 206-215.
Mac Donald M.A., Dobson V., Sebris S.L., Baltch I., Varner D.,
Teller D.Y. - The acuity card procedure : a rapid test of infant acuity.
lnvest. Ophtalmol. Vis. Sci. 1985, 2fi, 1158-1162.
Nordmann J. et Henry-Lobstein Y. - Au sujet des fixations extrafovéales
du jeune enfant. Bull. Soc. Ophtalmol. France 1961, Z4, 50-54.
Pouliquen P. - Variations de la fixation monoculaire de l’œil
strabique. Bull. Soc. Ophtalmol. France 1958, 69-72.
Spielmann A. - Le strabisme sensoriel du nourrisson ou syndrome du
"monophtalme" congénital. J. Fr. Orthopt. 1989, 21. 23-33.
Stager D.R. et Birch E.E. - Preferential looking acuity and stereopsis in
infantile esotropia. J. Pediat. Ophtalmol. Strab. 1986, 22,160-165.
Teller D.Y., Mac Donald M.A., Preston K.L., Sebris S.L. et Dobson
V. - Assessment of visual acuity in infants and children : the acuity card
procedure. Dév. Med. Child. Neurol. 1986,22, 779-789.
Tychsen L. et Lisberger S.G. - Maldevelopment of visual motion processing
in humans who had strabismus with onset in infancy. J. of Neuro-science 1986, ~,
2495-2508.
Vettard S., Ardoin M.L., Bourron-Madignier M. - Étude du nystagmus
optocinétique (NOC) chez l’enfant de moins de 5 ans. J. Fr. Orthopt. 1986, J.fi,
48-55.
Vital-Durand F. et Cottard M. - La technique du regard préférentiel :
matériel et procédure de bébé vision. J. Fr. Ophtalmol. 1985, 267-272.
![]() retour au sommaire du
Varia IV
retour au sommaire du
Varia IV
(Dernière mise à jour de cette page le 28/05/2006)